
| 試験デザイン | 無作為化非盲検多施設共同並行群間比較試験 |
| 目的 | モビプレップ®とニフレック®との比較検討を行い、大腸内視鏡検査前処置薬としての有効性と安全性を検討する。 |
| 対象 | 20歳以上の大腸内視鏡検査を受ける予定の437例 FAS(安全性解析対象集団および最大の解析対象集団):437例(モビプレップ®群:218例、ニフレック®群:219例) |
| 投与方法 | 大腸内視鏡検査前日まで一切の処置は行わず、検査前日は通常の食事を午後9時までに終了した。夕食後は大腸内視鏡検査終了まで絶食で、水およびお茶の摂取のみを可とした。投与液および水の服用の速さは、1時間当たり1Lを目安とした。 モビプレップ®群:大腸内視鏡検査予定時刻の3時間以上前に、2期に分けて溶解液の服用を開始した。第1服用期に続けて、第2服用期の服用を行い、第1服用期、第2服用期ともに、溶解液を1L服用し、その後、水0.5Lを飲用した。ただし、溶解液の服用中に排泄液が透明になった場合は、溶解液の服用を終了し、溶解液の服用量の半量の水を飲用した。 ニフレック®群:大腸内視鏡検査開始予定時刻の4時間以上前に、溶解液の服用を開始した。服用量は2~4Lとし、服用中に排泄液が透明になった場合は、その時点で溶解液の服用を終了した。 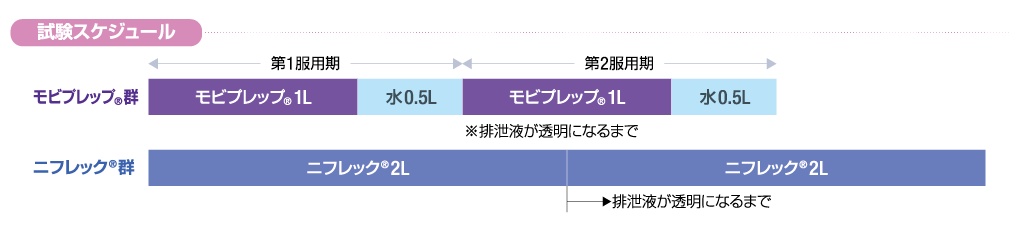 |
| 評価項目 | 1.有効性の主要評価項目(検証的解析項目) 腸管洗浄効果 2.有効性の副次評価項目 中央判定委員会の評価による腸管洗浄度(大腸部位ごと)、大腸内視鏡検査実施医の評価による腸管洗浄度(大腸部位ごと)、治験薬の服用量、洗浄時間 3.安全性の評価頂目 副作用(臨床検査値の異常変動を含む) |
| 評価方法 (主解析) |
画像評価 「中央判定委員会の評価による腸管洗浄度」に基づいて5段階で評価し、大腸5部位(直腸、S状結腸、下行結腸、横行結腸、上行結腸・盲腸)の評価が「1」または「2」のみであった患者を「有効」、それ以外は「無効」として評価した。 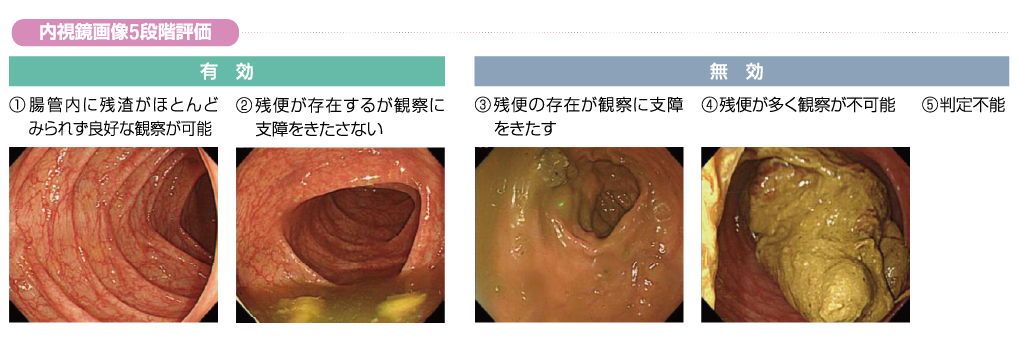 |
| (解析計画) | 統計解析 モビプレップ®群とニフレック®群の腸管洗浄効果の有効率および有効率の差(モビプレップ®群の有効率-ニフレック®群の有効率)の両側95%信頼区間を算出した。両側95%信頼区間下限値が、-Δ(-10%)を上回っていた場合、非劣性が検証されたとした。 非劣性の検証が成立した場合、更に優越性の検証を行い、腸管洗浄効果の有効率の差(モビプレップ®群の有効率-ニフレック®群の有効率)の両側95%信頼区間下限値が0%を超えていれば、優越性が検証されたと判断する。 ※全ての検定の有意水準は両側5%、信頼区間の信頼係数は95%とする。 |


6. 用法及び用量(抜粋)
本剤1袋を水に溶解して約2Lの溶解液とする。
通常、成人には溶解液を1時間あたり約1Lの速度で経口投与する。溶解液を約1L投与した後、水又はお茶を約0.5L飲用する。ただし、排泄液が透明になった時点で投与を終了し、投与した溶解液量の半量の水又はお茶を飲用する。排泄液が透明になっていない場合には、残りの溶解液を排泄液が透明になるまで投与し、その後、追加投与した溶解液量の半量の水又はお茶を飲用する。なお、本剤1袋(溶解液として2L)を超える投与は行わない。
9. 特定の背景を有する患者に関する注意(抜粋)
9.8 高齢者
9.8.1 投与速度を遅くし、水分補給を積極的に行うなど、十分観察しながら投与すること。一般に高齢者では、生理機能が低下していることが多い。[7.4、9.1.5 参照]
9.8.2 腸管穿孔、腸閉塞を起こした場合は、より重篤な転帰をたどることがある。[8.1、11.1.2 参照]


6. 用法及び用量(抜粋)
本剤1袋を水に溶解して約2Lの溶解液とする。
通常、成人には溶解液を1時間あたり約1Lの速度で経口投与する。溶解液を約1L投与した後、水又はお茶を約0.5L飲用する。ただし、排泄液が透明になった時点で投与を終了し、投与した溶解液量の半量の水又はお茶を飲用する。排泄液が透明になっていない場合には、残りの溶解液を排泄液が透明になるまで投与し、その後、追加投与した溶解液量の半量の水又はお茶を飲用する。なお、本剤1袋(溶解液として2L)を超える投与は行わない。
9. 特定の背景を有する患者に関する注意(抜粋)
9.8 高齢者
9.8.1 投与速度を遅くし、水分補給を積極的に行うなど、十分観察しながら投与すること。一般に高齢者では、生理機能が低下していることが多い。[7.4、9.1.5 参照]
9.8.2 腸管穿孔、腸閉塞を起こした場合は、より重篤な転帰をたどることがある。[8.1、11.1.2 参照]


6. 用法及び用量(抜粋)
本剤1袋を水に溶解して約2Lの溶解液とする。
通常、成人には溶解液を1時間あたり約1Lの速度で経口投与する。溶解液を約1L投与した後、水又はお茶を約0.5L飲用する。ただし、排泄液が透明になった時点で投与を終了し、投与した溶解液量の半量の水又はお茶を飲用する。排泄液が透明になっていない場合には、残りの溶解液を排泄液が透明になるまで投与し、その後、追加投与した溶解液量の半量の水又はお茶を飲用する。なお、本剤1袋(溶解液として2L)を超える投与は行わない。
9. 特定の背景を有する患者に関する注意(抜粋)
9.8 高齢者
9.8.1 投与速度を遅くし、水分補給を積極的に行うなど、十分観察しながら投与すること。一般に高齢者では、生理機能が低下していることが多い。[7.4、9.1.5 参照]
9.8.2 腸管穿孔、腸閉塞を起こした場合は、より重篤な転帰をたどることがある。[8.1、11.1.2 参照]

| 目的 | 経口硫酸塩溶液とモビプレップ®を用いた際の大腸内視鏡検査時における腸管内の気泡の状態を解析すること。 |
| 対象・方法 | 京都府立医科大学及び西陣病院(京都府)にて、2024年6~9月の間にスクリーニング、サーベイランス、有症状のため、大腸内視鏡検査を受けた20歳以上の受検者162例(平均年齢±SD:69.2±11.8歳)を対象とした。受検者を、前処置に経口硫酸塩溶液を用いた45例(経口硫酸塩溶液群)、およびモビプレップ®を用いた117例(モビプレップ®群)に分け、大腸内視鏡検査時の腸管内気泡を気泡スコア(BBS-C)※により後ろ向きに評価、比較した。 ※気泡スコア(BBS-C:Bowel Bubble Score of Colonoscopy) 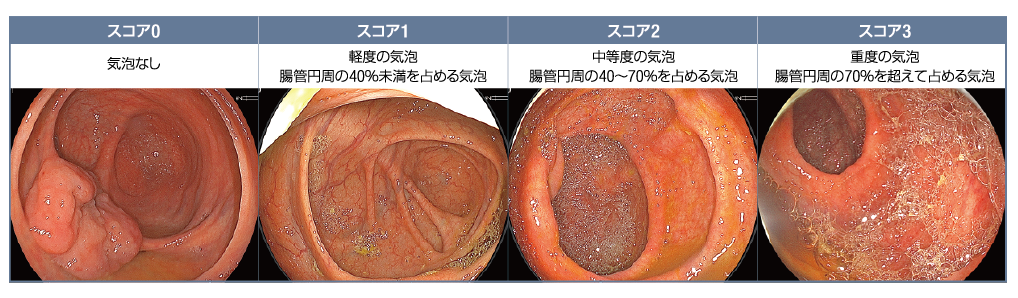 吉田直久先生ご提供 吉田直久先生ご提供〈前処置の概要〉 経口硫酸塩溶液、あるいはモビプレップ®のいずれを用いるかは、医師が決定した。ただし、受検者の好み、モビプレップ®に対する過敏症、過去にモビプレップ®による前処置が不良であった、などの特定の理由によりモビプレップ®が適切ではないと考えられる場合には優先的に経口硫酸塩溶液が用いられた。 受検者には大腸内視鏡検査前日に低残渣食を摂取させ、午後9時にピコスルファートナトリウム水和物10mLを服用させた。大腸内視鏡検査当日の朝、検査の4時間前に、経口硫酸塩溶液0.48L、あるいはモビプレップ®1.0Lを服用させた。前処置未達の場合は浣腸を1~2回実施した。 当研究ではジメチコンなどの経口消泡剤は用いなかった。 |
| 評価項目 | 主要評価項目: 近位大腸における気泡スコアの割合、および近位大腸に重度の気泡を生じるリスク因子の解析 副次評価項目:
|
| 解析計画 |
|
| Limitation |
|
近位大腸の気泡スコアの割合[副次評価項目]
![近位大腸の気泡スコアの割合[副次評価項目]を示すグラフ](https://www.eapharma.co.jp/hs-fs/hubfs/medical/colonoscopy-useful/analysis-of-bubbles-after-moviprep-bowel-preparation/chart10_1000-945_202511.png?noresize&width=1018&height=963&name=chart10_1000-945_202511.png)
遠位大腸の気泡スコアの割合[副次評価項目]
![遠位大腸の気泡スコアの割合[副次評価項目]を示すグラフ](https://www.eapharma.co.jp/hs-fs/hubfs/medical/colonoscopy-useful/analysis-of-bubbles-after-moviprep-bowel-preparation/chart11_1000-900_202508.png?noresize&width=1018&height=963&name=chart11_1000-900_202508.png)
良好な前処置(アロンチックスケールスコア1または2)の割合[副次評価項目]
![良好な前処置(アロンチックスケールスコア1または2)の割合[副次評価項目]を示すグラフ](https://www.eapharma.co.jp/hs-fs/hubfs/medical/colonoscopy-useful/analysis-of-bubbles-after-moviprep-bowel-preparation/chart11_1000-945_202511.png?noresize&width=1018&height=963&name=chart11_1000-945_202511.png)
鋸歯状病変検出率[副次評価項目]
![鋸歯状病変検出率[副次評価項目]を示すグラフ](https://www.eapharma.co.jp/hs-fs/hubfs/medical/colonoscopy-useful/analysis-of-bubbles-after-moviprep-bowel-preparation/chart13_1000-945_202511.png?noresize&width=1018&height=963&name=chart13_1000-945_202511.png)
監修者コメント
当研究では、良好な前処置が近位大腸の重度の気泡のリスク因子として見出された(オッズ比:4.878、95%信頼区間1.33-20.0, p=0.017、名目上のp値、多変量ロジスティック回帰分析)。一方、前処置液の種類と、近位大腸の重度の気泡との間に関連は見られなかった。
さらに、小腸に重度の気泡が認められた受検者において近位大腸にも気泡が認められた。このことから近位大腸の気泡は、良好な前処置によって排便が促進され、同時に誘発された強い蠕動運動によって小腸で生じた気泡に由来するものである可能性が考えられた。また、大腸内視鏡検査のタイミングの遅延により、小腸の腸液を含む気泡が大腸に到達した可能性も考えられた。
腸管内腔の気泡は、大腸内視鏡検査の質に影響を及ぼす重要な因子である。今後、さらなる分析を行い、気泡と前処置のタイミング、気泡の予防法についてさらなる検討を行う必要がある。臨床的に内視鏡中の気泡はあまり問題とされないが、褪色調病変である鋸歯状病変などの指摘に影響する可能性もあるため、できる限り気泡のない状態での検査が望まれる。
2025年12月作成

モビプレップ®配合内用剤の適正使用情報
【監修】高知大学医学部 消化器内科学講座 宮地 英行 先生

適切な大腸内視鏡前処置のための取り組みー全国の拠点施設からー
【監修】札幌医科大学附属病院内視鏡センタースタッフの皆様、山野 泰穂 先生

AIモデルを用いたスマートフォン・アプリによる大腸内視鏡検査前処置における便の状態評価
【監修】国立がん研究センター東病院 消化管内視鏡科 稲場 淳 先生/新村 健介 先生

前処置後の大腸内視鏡検査時の気泡に関与する相関因子の検討
【監修】公益財団法人田附興風会医学研究所北野病院消化器内科副部長 吉川 貴章 先生

モビプレップ®配合内用剤のご紹介

服用時の注意点

大腸内視鏡検査の前処置での事故を防ぐ5つの提言ー提言1ー

スマホで排便の状態が判定できます!

大腸内視鏡の前処置に関する画像素材集
<テスト>テキスト
本サイトでは、より良いコンテンツの提供、アクセス解析およびサイトの利便性向上のためにクッキー(Cookie)を使用しております。本サイトの閲覧を続けることで、クッキーの使用に同意したことになります。クッキーの設定変更および詳細についてはこちらをご覧ください。
